La vacuna que ha mostrado resultados prometedores durante las primeras dos etapas de ensayos clínicos pertenece al raro y nuevo tipo de vacunas de ARN, y generó la capacidad de neutralizar más del 80 por ciento del virus.
Los Ángeles, 27 de julio (AP/RT).- El más ambicioso proyecto para hallar una vacuna contra el coronavirus comenzó el lunes con la presencia de 30 mil voluntarios dispuestos a recibir la dosis elaborada por laboratorios del Gobierno estadounidense.
No hay garantía alguna de que la vacuna experimental, desarrollada por los Institutos Nacionales de Salud y Moderna Inc. funcionará adecuadamente.
Para determinar la eficacia de la dosis, los voluntarios no sabrán si están recibiendo la vacuna o un placebo. Luego de dos inyecciones, serán monitoreados de cerca para ver cuál de los dos grupos desarrolla más infecciones al tiempo que prosigue con su rutina diaria, especialmente en regiones donde el virus ha resurgido.
“Desafortunadamente para Estados Unidos, tenemos abundantes infecciones ahora” para poder dar con la respuesta, declaró el director de los Institutos, el doctor Anthony Fauci, en una revista reciente con The Associated Press.
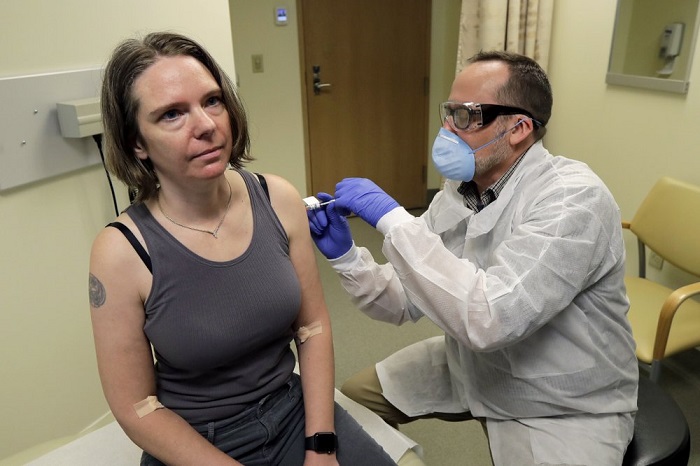
Moderna informó que las vacunaciones fueron realizadas en Savannah, Georgia, el primero de más de 90 sitios en que se realizará el experimento.
En Binghamton, Nueva York, la enfermera Melissa Harting afirmó que se postuló como voluntaria “para hacer mi parte, para ayudar”.
“Estoy emocionada de hacerlo”, declaró Harting antes de recibir la inyección el lunes por la mañana. Debido a que tiene familiares médicos que podrían ser susceptibles a la enfermedad, “hacer mi parte para erradicarla es muy importante para mí”.
Otras vacunas, realizadas en China y en la Universidad de Oxford en Inglaterra, están realizando ensayos más pequeños en Brasil y otros países gravemente afectados.
Pero en Estados Unidos toda vacuna potencial tiene que superar estrictas pruebas: todos los meses, la Red de Prevención de COVID-19, una iniciativa financiada por el Gobierno, difundirá un estudio sobre una posible vacuna, y cada una tendrá que contar con 30 mil voluntarios.
Los estudios sirven no sólo para ver si la vacuna funciona, sino también para garantizar que no tengan efectos secundarios perniciosos. Y la obligación de someter todas las dosis a los mismos estándares facilitará a los científicos la comparación entre todas.
En agosto comenzará la etapa final del ensayo de la Universidad de Oxford, tras lo cual se realizará uno por parte de la compañía Johnson & Johnson en septiembre y uno de Novavax en octubre. Pfizer también ha anunciado planes de realizar un ensayo en las semanas venideras.
We just announced that the Phase 3 study of mRNA-1273, our vaccine candidate against COVID-19 has begun. The Phase 3 study being conducted in collaboration with @NIH and @BARDA. Read more here: https://t.co/Xi9SV6fk4z pic.twitter.com/oESeuKjF08
— Moderna (@moderna_tx) July 27, 2020
¿POR QUÉ ES REVOLUCIONARIA LA VACUNA DE MODERNA?
La Autoridad de Investigación y Desarrollo Avanzado Biomédico (BARDA, por sus siglas en inglés), del Departamento de Salud de EU, ya se ha comprometido a invertir 472 millones de dólares adicionales para el desarrollo de la vacuna y la tercera fase de investigación, prácticamente duplicando su subvención previa de 483 millones de dólares, anunció Moderna en un comunicado este domingo.
En caso de éxito, la compañía planea iniciar la producción de la vacuna a partir de 2021 y será capaz de suministrar unas 500 millones de dosis al año, con posibilidad de aumentar el número hasta 1 mil millones.
¿CÓMO FUNCIONA LA VACUNA?
Si bien durante las primeras dos etapas de investigación el número de participantes constituía ocho y 45 personas respectivamente, ahora va a aumentar hasta unas 30 mil personas, a las que les administrarán las dosis de 100 microgramos.
La vacuna, denominada mRNA-1273, representa el ARN del virus, que aunque sea creado de manera artificial y ligeramente modificado sigue siendo el material genético del patógeno en estado puro, en lugar de una solución del virus «debilitado» o sus proteínas.
Al llegar a la célula, el ARN encapsulado empieza a producir la proteína S del virus (Spike, en inglés, o «pincho»). Las proteínas fabricadas, a su vez, provocan una respuesta inmune que genera células específicas que luchan contra los portadores de estas proteínas y se producen anticuerpos que luego deberían funcionar contra el virus original.

Como la vacuna de ARN es totalmente nueva —no existen vacunas más antiguas de este tipo— se desconoce cómo va a comportarse en el organismo. Debido a un abanico de efectos secundarios, las vacunas de ARN se consideran riesgosas y son pocas las compañías que optan por hacer grandes inversiones en su desarrollo. A día de hoy, ninguna vacuna de este tipo ha sido aprobada para el uso en humanos.
Actualmente en el mundo se trabaja en todo tipo de vacunas experimentales contra la COVID-19, incluidas las que se basan en los adenovirus o proteínas puras sin ácido nucleico, y el objetivo de cualquiera de ellas es el mismo: lograr que la vacuna simule una infección vírica para que el sistema inmune «se lo crea» y reaccione para defenderse. Determinar cuál método es el mejor y finalmente cuál va a funcionar contra el nuevo coronavirus no resulta posible a estas alturas de las investigaciones.
La vacuna de Moderna, por su parte, generó la capacidad de neutralizar el virus en la mitad de los participantes en la primera fase de ensayos clínicos, mientras que durante la fase 2 todos los vacunados presentaron la capacidad de neutralizar más del 80 por ciento del virus en el plasma de la sangre. Este nivel correspondía con el de las personas recuperadas de la COVID-19. Además, se observó la respuesta de las células T, que ayudan a proteger el organismo de las infecciones induciendo una respuesta inmune celular.
Entre los efectos secundarios destacaron fatiga, escalofríos, dolor de cabeza, mialgia y dolor en el lugar de la inyección, pero era de esperar y no se observaron reacciones más graves.
¿QUÉ ES LO QUE NO CUADRA?
Determinar la eficacia de una vacuna puede conllevar años. A día de hoy la comunidad científica no sabe qué concentración de anticuerpos es necesaria para hablar sobre la inmunidad a la COVID-19 o al menos una lucha eficaz del organismo contra el virus.
We thank @BARDA , @NIH & @PPDCRO for their collaboration on the Phase 3 study of mRNA-1273, our #vaccine candidate against COVID-19. Read this morning’s press release here: https://t.co/Q0mDvvKeyS pic.twitter.com/h0ICiRsekk
— Moderna (@moderna_tx) July 27, 2020
También aparecen indicios de que algunos infectados logran combatir la enfermedad únicamente con la respuesta de sus células T mientras que los anticuerpos, por razones desconocidas, no se detectan en su sangre, y el papel de este tipo de respuesta inmune requiere de una profunda investigación.
Además, los científicos han determinado recientemente que la concentración de los anticuerpos de la COVID-19 disminuye rápido con el tiempo, y no se sabe si este hecho puede influir en la resistencia del organismo y, por lo tanto, la eficacia de una vacuna, aunque en el caso del brote del SARS en los años 2000 los anticuerpos en los recuperados estaban presentes durante un período relativamente largo.
-Con información de Lauran Neergaard y Michael Hill, de AP